聽起來好像應該的,但是仔細看就不是這樣!2020年在英國醫學雜誌(BMJ) 刊登的文章就是探討此問題。結論有 4 個重點跟大家分享:
1.當前有關家族性高膽固醇血症(簡稱 FH)的冠心病(CHD)風險管理的飲食指南基於飲食心臟假說(Diet Heart Hypothesis),該假說已過時且沒有實證支持。
2.沒有證據支持有關 FH 患者應食用低飽和脂肪,低膽固醇飲食的建議。
3.與低脂飲食相比,低碳水化合物飲食(LCD)可以顯著改善心血管疾病的生物標誌物(例如:三酸甘油脂,血清胰島素濃度,血糖,高密度脂蛋白膽固醇等)。
4.有足夠的理由進行臨床試驗,以評估 LCD 對具有胰島素阻抗的 FH 患者的影響。
基於飲食心臟假說缺乏實證支持,以及缺乏證據表明低飽和脂肪,低膽固醇飲食會減少 FH 病人的冠心病事件,此文章挑戰了FH 的飲食建議。 作為替代方法,作者們回顧了一些研究,這些研究表明,患有冠心病的 FH 病人表現出與胰島素阻抗相關的危險因素(三酸甘油酯,血糖,糖化血紅素(HbA1c),肥胖,高胰島素血症,高敏感性C反應蛋白,高血壓)或易凝血情形。
DuBroff 和 de Lorgeril 回顧了28 個隨機取樣對照實驗,這些研究評估飲食對非FH 的人心血管疾病發生率和/或死亡率的影響。他們發現只有兩個試驗報告飲食治療組的死亡率比控制組低,但是這兩個試驗都顯示治療組的血清膽固醇都沒有變化。 DuBroff 和 de Lorgeril 也報導有8個隨機取樣對照實驗用多元不飽和脂肪取代飽和脂肪,但沒有一個發現治療組的死亡率比控制組的低,只有兩個報告治療組的心血管事件比較低。 最後,他們指出,兩個隨機取樣對照實驗報告膽固醇濃度降低的病人死亡率和/或心血管事件增加。 DuBroff 和 de Lorgeril 的結論是「把飲食裏的飽和脂肪用多元不飽和脂肪取代不能降低心血管事件或死亡率」。 總之,當前 FH 的飲食指引是建立在沒有證據支持的飲食心臟假說基礎上。因此,FH 患者的飲食指引存在於無證據區。
低密度脂蛋白膽固醇的真相
所謂的壞膽固醇就是低密度脂蛋白膽固醇(LDL-C)。LDL-C 存在於脂蛋白(Lipoprotein)裏頭,而載著這些 LDL-C 的脂蛋白叫做 LDL。LDL 分為小顆粒(small dense LDL) 的和大顆 (Large buoyant LDL) 的。小顆的密度較高(像BB彈),大顆的密度較低(像棉花糖)。
家族性高膽固醇血症(簡稱 FH) 患者也好,沒有此疾病的人也好,血清裡小顆粒的LDL 比例高的話,冠心病風險會增加。此增加是與LDL-C 濃度高低沒有關係。意思是不管LDL-C 濃度高或是低的人,只要小顆的LDL 比例變多的話,冠心病風險就會增加。相反地,大顆的LDL 比例增加並不會增加冠心病發生的風險。這意味著冠心病風險增加是因為小顆的LDL造成血管粥樣硬化的關係。
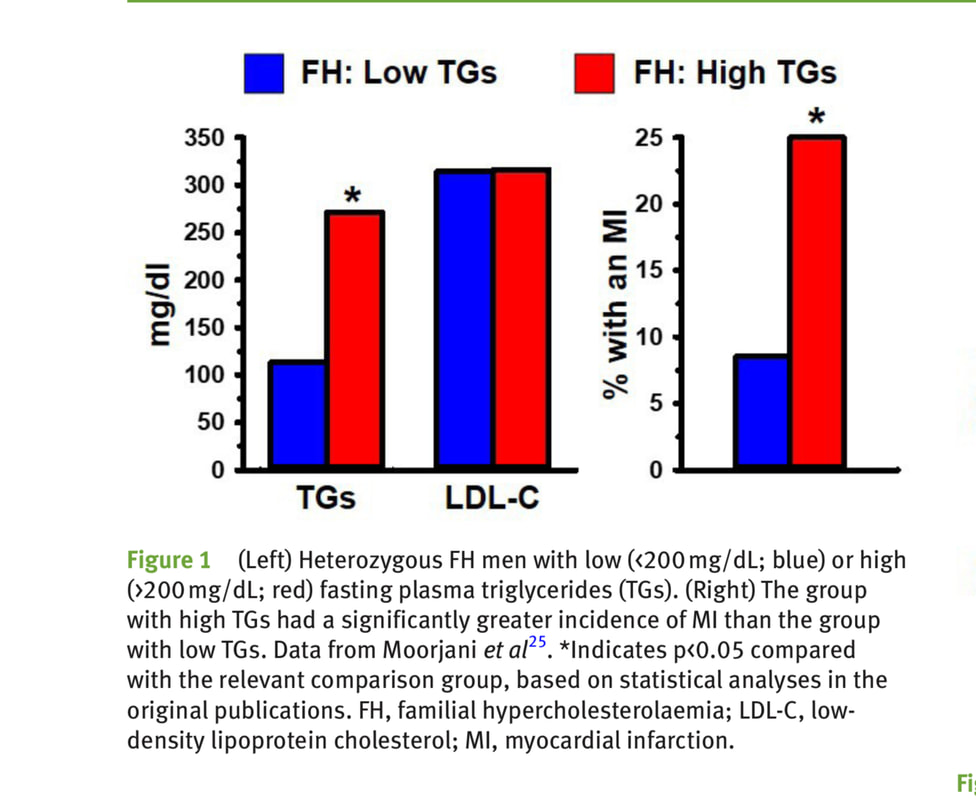
有一個研究顯示三酸甘油脂濃度高(大於200mg/dL) 的 FH 患者發生急性心肌梗塞的機會是三酸甘油脂濃度低(少於200mg/dL) 的 FH 患者的三倍。請參考圖-1。條狀圖中藍色代表空腹三酸甘油脂濃度小於200mg/dL 的 FH 患者,紅色代表空腹三酸甘油脂濃度大於200mg/dL 的 FH 患者。兩組的 LDL-C 濃度一樣高。在圖的右側,可見紅色組的心肌梗塞發生率為藍色組的三倍。值得注意的是此風險增加也跟 LDL-C 濃度高低沒有關係。由此可見,LDL-C 根本是不可靠的標記。
1.當前有關家族性高膽固醇血症(簡稱 FH)的冠心病(CHD)風險管理的飲食指南基於飲食心臟假說(Diet Heart Hypothesis),該假說已過時且沒有實證支持。
2.沒有證據支持有關 FH 患者應食用低飽和脂肪,低膽固醇飲食的建議。
3.與低脂飲食相比,低碳水化合物飲食(LCD)可以顯著改善心血管疾病的生物標誌物(例如:三酸甘油脂,血清胰島素濃度,血糖,高密度脂蛋白膽固醇等)。
4.有足夠的理由進行臨床試驗,以評估 LCD 對具有胰島素阻抗的 FH 患者的影響。
基於飲食心臟假說缺乏實證支持,以及缺乏證據表明低飽和脂肪,低膽固醇飲食會減少 FH 病人的冠心病事件,此文章挑戰了FH 的飲食建議。 作為替代方法,作者們回顧了一些研究,這些研究表明,患有冠心病的 FH 病人表現出與胰島素阻抗相關的危險因素(三酸甘油酯,血糖,糖化血紅素(HbA1c),肥胖,高胰島素血症,高敏感性C反應蛋白,高血壓)或易凝血情形。
DuBroff 和 de Lorgeril 回顧了28 個隨機取樣對照實驗,這些研究評估飲食對非FH 的人心血管疾病發生率和/或死亡率的影響。他們發現只有兩個試驗報告飲食治療組的死亡率比控制組低,但是這兩個試驗都顯示治療組的血清膽固醇都沒有變化。 DuBroff 和 de Lorgeril 也報導有8個隨機取樣對照實驗用多元不飽和脂肪取代飽和脂肪,但沒有一個發現治療組的死亡率比控制組的低,只有兩個報告治療組的心血管事件比較低。 最後,他們指出,兩個隨機取樣對照實驗報告膽固醇濃度降低的病人死亡率和/或心血管事件增加。 DuBroff 和 de Lorgeril 的結論是「把飲食裏的飽和脂肪用多元不飽和脂肪取代不能降低心血管事件或死亡率」。 總之,當前 FH 的飲食指引是建立在沒有證據支持的飲食心臟假說基礎上。因此,FH 患者的飲食指引存在於無證據區。
低密度脂蛋白膽固醇的真相
所謂的壞膽固醇就是低密度脂蛋白膽固醇(LDL-C)。LDL-C 存在於脂蛋白(Lipoprotein)裏頭,而載著這些 LDL-C 的脂蛋白叫做 LDL。LDL 分為小顆粒(small dense LDL) 的和大顆 (Large buoyant LDL) 的。小顆的密度較高(像BB彈),大顆的密度較低(像棉花糖)。
家族性高膽固醇血症(簡稱 FH) 患者也好,沒有此疾病的人也好,血清裡小顆粒的LDL 比例高的話,冠心病風險會增加。此增加是與LDL-C 濃度高低沒有關係。意思是不管LDL-C 濃度高或是低的人,只要小顆的LDL 比例變多的話,冠心病風險就會增加。相反地,大顆的LDL 比例增加並不會增加冠心病發生的風險。這意味著冠心病風險增加是因為小顆的LDL造成血管粥樣硬化的關係。
有一個研究顯示三酸甘油脂濃度高(大於200mg/dL) 的 FH 患者發生急性心肌梗塞的機會是三酸甘油脂濃度低(少於200mg/dL) 的 FH 患者的三倍。請參考圖-1。條狀圖中藍色代表空腹三酸甘油脂濃度小於200mg/dL 的 FH 患者,紅色代表空腹三酸甘油脂濃度大於200mg/dL 的 FH 患者。兩組的 LDL-C 濃度一樣高。在圖的右側,可見紅色組的心肌梗塞發生率為藍色組的三倍。值得注意的是此風險增加也跟 LDL-C 濃度高低沒有關係。由此可見,LDL-C 根本是不可靠的標記。
LP(a)
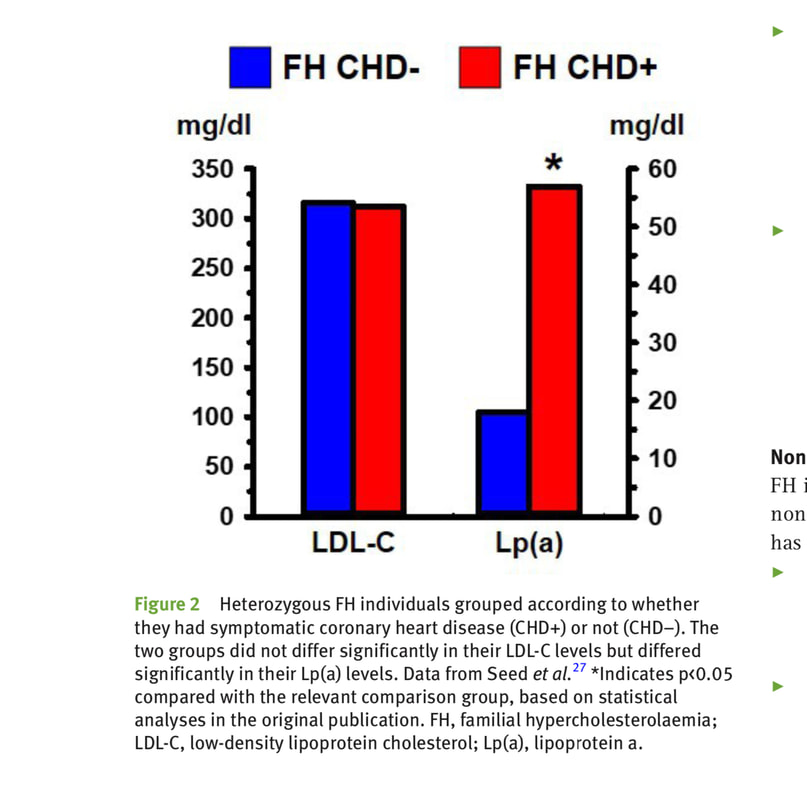
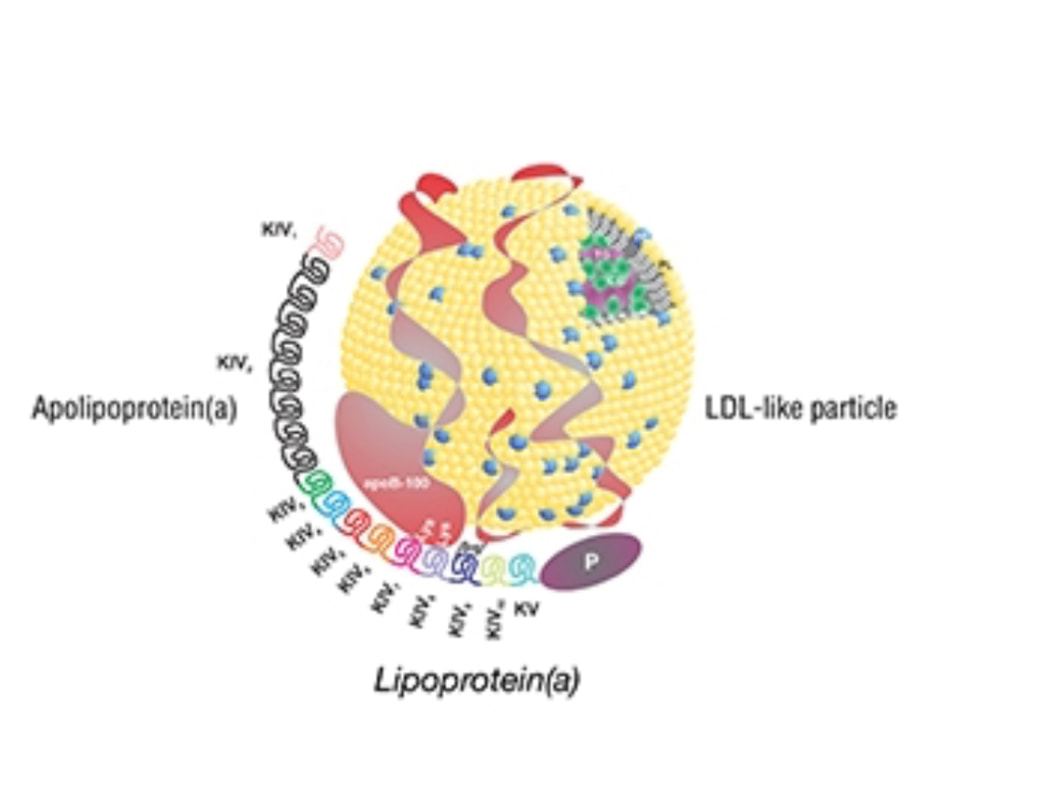
脂蛋白小-a(Lp(a))是 FH 和 非FH 人群中所有冠心病危險因子中,最強的生物標誌之一。Lp(a)含有纖溶酶原樣糖蛋白,稱為載脂蛋白(a),與 LDL顆粒的載脂蛋白 B-100 連結。 與 LDL-C 相比,Lp(a)濃度升高與冠心病發生率的關係更為密切。 例如,Seed 等指出,與沒有冠心病的 FH 相比,患有冠心病的 FH 個體的 Lp(a)濃度顯著更高。FH 患者中 Lp(a)與冠心病的相關性與其 LDL-C 濃度無關(圖2)。
脂蛋白小(a)是血液中的一種顆粒,攜帶膽固醇,脂肪和蛋白質。您的身體所產生的數量是從一個或兩個父母那裡繼承的,並且取決於您出生時從父母那里傳遞的基因。除非您是女性,否則它在您的一生中不會有太大變化,但隨著停經期天然雌激素濃度的下降,其濃度會增加。飲食和運動似乎對脂蛋白(a)濃度幾乎沒有影響。
脂蛋白(a)也被稱為
-Lp(a) -脂蛋白小-a
-Lp-little-a
以上資料來自以下網站:
https://www.lipoproteinafoundation.org/page/UnderstandLpa
但是,以上所說的關於 Lp(a)的觀點,僅基於對低脂飲食進行的研究。其實低脂飲食不會影響血液中 Lp(a)的濃度,甚至會增加 Lp(a)。 相比之下,低碳水化合物飲食是唯一能顯著降低 Lp(a)濃度的飲食方法,該效果可能會降低 FH 患者的冠心病風險(圖2)。
脂蛋白小-a(Lp(a))是 FH 和 非FH 人群中所有冠心病危險因子中,最強的生物標誌之一。Lp(a)含有纖溶酶原樣糖蛋白,稱為載脂蛋白(a),與 LDL顆粒的載脂蛋白 B-100 連結。 與 LDL-C 相比,Lp(a)濃度升高與冠心病發生率的關係更為密切。 例如,Seed 等指出,與沒有冠心病的 FH 相比,患有冠心病的 FH 個體的 Lp(a)濃度顯著更高。FH 患者中 Lp(a)與冠心病的相關性與其 LDL-C 濃度無關(圖2)。
脂蛋白小(a)是血液中的一種顆粒,攜帶膽固醇,脂肪和蛋白質。您的身體所產生的數量是從一個或兩個父母那裡繼承的,並且取決於您出生時從父母那里傳遞的基因。除非您是女性,否則它在您的一生中不會有太大變化,但隨著停經期天然雌激素濃度的下降,其濃度會增加。飲食和運動似乎對脂蛋白(a)濃度幾乎沒有影響。
脂蛋白(a)也被稱為
-Lp(a) -脂蛋白小-a
-Lp-little-a
以上資料來自以下網站:
https://www.lipoproteinafoundation.org/page/UnderstandLpa
但是,以上所說的關於 Lp(a)的觀點,僅基於對低脂飲食進行的研究。其實低脂飲食不會影響血液中 Lp(a)的濃度,甚至會增加 Lp(a)。 相比之下,低碳水化合物飲食是唯一能顯著降低 Lp(a)濃度的飲食方法,該效果可能會降低 FH 患者的冠心病風險(圖2)。
 RSS 訂閱
RSS 訂閱
